こんにちは、WATAです。
現在、ダイエットインストラクター資格取得に向けて勉強中です📖
今回はその中で学んだ「肥満」と「メタボリックシンドローム」について、
自分の理解も含めてまとめてみました。
数字やデータだけでなく、僕自身が感じた「気づき」も交えてお伝えします。
💡 肥満とは?
「肥満」とは、単に“太っている”ということではなく、
体の中に脂肪が過剰に蓄積している状態のことをいいます。
そしてこの肥満は、糖尿病・高血圧・脂質異常症などの
生活習慣病を引き起こすリスクを高める重要なサインでもあります。
📏 肥満を判断する指標「BMI」
肥満の目安には、**BMI(Body Mass Index)**が使われます。
BMI = 体重(kg) ÷ 身長(m)²

僕自身のデータで計算してみると、
身長 167cm(1.67m) の場合、
- ダイエット開始時(8月14日) 体重 71.4kg
→ BMI = 71.4 ÷ (1.67×1.67) = 約25.6
👉 「肥満(軽度)」の範囲に該当 - 現在(10月7日) 体重 66.3kg
→ BMI = 66.3 ÷ (1.67×1.67) = 約23.8
👉 「普通体重」に改善!
日本肥満学会では、
👉 **BMIが25以上を「肥満」**としています。
ただし、BMIが正常でも、脂肪が多く筋肉が少ない「隠れ肥満」の場合もあります。
体重だけで判断せず、体脂肪率もチェックすることが大切です。
| 区分 | BMI | 判定 |
|---|---|---|
| 18.5未満 | やせ | |
| 18.5〜24.9 | 普通体重 | |
| 25.0〜29.9 | 肥満(1度) | |
| 30.0以上 | 肥満(2度以上) | |
📊 WATAの実感
実際に数値で見てみると、「たった5kg減」でもBMIが明確に変化し、
「肥満」から「標準」へと移行しているのが分かります。
この数字の変化は、見た目以上にモチベーションになります🔥
⚖️ 肥満が増える背景
1970年代以降、食の欧米化・運動不足・ストレス・夜食習慣などが
肥満の増加に影響しています。
便利になった分、体を動かす機会が減り、
「摂取カロリー > 消費カロリー」の状態が続くことで、
体の中に少しずつ脂肪が蓄積されていきます。
🧬 肥満のタイプ
肥満には大きく分けて2つのタイプがあります。
それぞれの特徴を知ることで、正しい対策が取れるようになります。
🍎 内臓脂肪型肥満(りんご型)
お腹まわりに脂肪がつきやすいタイプで、男性に多く見られます。
見た目はそれほど太っていなくても、内臓のまわりに脂肪が多い状態です。
📍特徴
- 生活習慣病のリスクが高い
- 心筋梗塞や糖尿病、高血圧の原因になりやすい
💪対策
- 有酸素運動+食事改善が効果的
- 体重が減ると比較的早く改善しやすい

🍐 皮下脂肪型肥満(洋なし型)
下半身(腰・お尻・太もも)に脂肪がつきやすく、女性に多いタイプです。
📍特徴
- 代謝が落ちやすく、脂肪が落ちにくい
- 冷え・むくみ・代謝低下につながる
💪対策
- 筋トレ+ストレッチで血流を促進
- 筋肉を維持して基礎代謝を上げる

🔍 メタボリックシンドロームとは
「メタボ」と呼ばれるメタボリックシンドロームは、
内臓脂肪型肥満をベースにした生活習慣病のリスク集合体のようなもの。
食べすぎ・運動不足・不規則な生活・ストレスなどが重なって、
内臓脂肪が増えると血管がダメージを受けやすくなります。
その結果、心臓病や脳卒中といった大きな病気につながることもあるんです。
⚖️ 判定基準(メタボのサインを見逃さない)
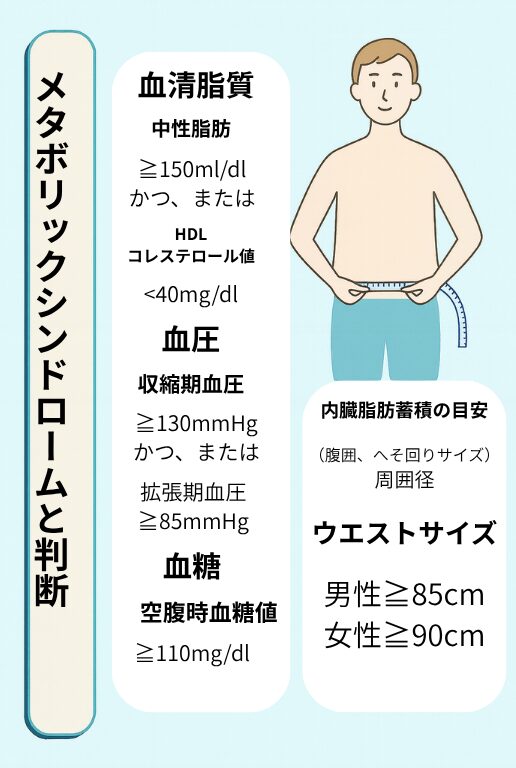
日本では、まず**お腹まわり(ウエストサイズ)**を目安に判定します。
- 👨 男性:85cm以上
- 👩 女性:90cm以上
さらに下の3項目のうち、2つ以上が基準を超えるとメタボと診断されます。
🩺 メタボリックシンドロームの判定基準(日本基準)
| 判定項目 | 基準値 | 意味・ポイント |
|---|---|---|
| 🩸 脂質(血中の脂肪バランス) | 中性脂肪 150mg/dL以上 または HDLコレステロール 40mg/dL未満 | 中性脂肪が多い、または善玉コレステロールが少ないと、血液がドロドロになり動脈硬化のリスクが高まります。 |
| 💓 血圧(血管への負担) | 収縮期(上)130mmHg以上 または 拡張期(下)85mmHg以上 | 血圧が高い状態が続くと、血管が硬くなり、心臓や脳への負担が増します。 |
| 🍬 血糖(血液中の糖の量) | 空腹時血糖 110mg/dL以上 | 血糖値が高いと糖尿病予備軍。放置すると血管の老化を早め、合併症のリスクが高まります。 |
📌 チェックのポイント
- 1項目でも基準を超える場合は要注意。
- 特に「お腹まわり」+上記3項目のうち2項目以上で「メタボ」と診断されます。
- 食事・運動・睡眠のバランス改善で予防は可能です。
⚠️ 放置するとどうなる?
メタボリックシンドロームをそのままにしておくと、
次のような生活習慣病へ発展していきます。
🧬 脂質異常症
血液中の脂質バランスが崩れ、動脈硬化を進めてしまう状態。
- LDL(悪玉)コレステロール:140mg/dL以上
- HDL(善玉)コレステロール:40mg/dL未満
- 中性脂肪:150mg/dL以上
💓 高血圧症
血管に常に圧力がかかり、負担が続く状態。
- 収縮期血圧(上):140mmHg以上
- 拡張期血圧(下):90mmHg以上
🍬 糖尿病
血糖値が高く、体のエネルギー代謝が乱れる状態。
- 空腹時血糖:126mg/dL以上 随時血糖値:200㎎/dl以上
- ブドウ糖負荷試験:2時間値200ml/dl以上でHbA1c(ヘモグロビンA1c):6.5%以上
💡 気づき
勉強して感じたのは、
「太っている=不健康」ではなく、
**“脂肪がどこについているか”と“どんな生活をしているか”**が本質だということ。
体重の数字だけを見て一喜一憂するのではなく、
**体の中の状態(体脂肪・内臓脂肪・血圧・血糖)**を知ることが、
本当の健康につながると思いました。
🧩 まとめ
- 肥満は「見た目」よりも「中身」で判断する
- 内臓脂肪型肥満は生活習慣病のリスクが高い
- メタボのサインは早めに気づくことが大切
- ダイエットは「体重を減らすこと」ではなく「体を整えること」
✍️ おわりに
今回の勉強を通して、「体を知る」ことの大切さを改めて感じました。
ダイエットは我慢や根性だけでは続かない。
正しい知識と理解を持つことが、続けられるダイエットの第一歩だと思います。

